蒋琪医生的科普号
- 精选 前列腺钙化怎么办?
最近,一个朋友从单位的例行体检回来,非常紧张——他查出了前列腺钙化。他担忧:前列腺钙化是病吗?需要治疗吗?它会影响生育吗?会癌变吗?前列腺钙化,它究竟潜伏着多少危机呢?接下来我将为广大朋友做一个剖析。“前列腺钙化“在临床工作中经常遇到,是一个比较常见的现象。单纯的前列腺钙化,它在中青年人群很常见,特别是30-50岁的男性,普遍存在。单纯的前列腺钙化常常是没有任何症状的,人们常在体检时发现。因为平常没有症状,所以一旦发现,会引起紧张的情绪。如果是一个单纯性的、年龄又很轻的病人,一般定期随访就可以了,不用做特殊的治疗。过多的担忧是没有必要的。 前列腺钙化,跟结石是有区别的。但是,目前的影像学诊断没有办法具体鉴别诊断钙化和结石。很多原因能引起前列腺基质纤维化、钙化,这是一个病理转归。而结石,是指前列腺腺腔内由于长期的钙盐沉积,形成了结石颗粒。 结核引起的钙化,病人必须有一些相关的结核病的接触史或者既往有结核的病史。肿瘤特别是前列腺肿瘤,常见于老年男性。在临床工作中,首先可以进行一个早期的筛查,在血液里有一个前列腺癌特异性抗原,也就是我们常说的PSA,这是对前列腺癌患者进行早期筛查的一个肿瘤标记物。如果这方面没问题的话,一般是不会有什么大问题的。 慢性前列腺炎的病人,他在疾病发展过程中,也会因为炎症反应,引起一些前列腺的纤维化、钙化情况。所以如果是因为炎症引起的这种钙化,我们首先要积极治疗原发炎症。前列腺炎的发病可能前列腺特殊的结构有关,因为在后尿道,前列腺腺腔跟尿道管腔是相通的。出现尿道管腔阻力的时候,一部分尿液可能通过前列腺腺道逆行反流上去,引起前列腺炎性反应。 单纯的前列腺钙化和常见的前列腺增生和前列腺癌,是没有直接关系的。所以,如果说在50岁以上的老年男性,有前列腺增生症状或者是怀疑有前列腺癌的,我们才做进一步检测。前列腺液是精液的主要组成部分。它对精子成熟发育的作用非常关键。前列腺钙化,不会对前列腺液里面的成分有过大的影响。如果有慢性前列腺炎症,可能会影响前列腺液内的酸碱度、具体化学成份比率,可能会引起不育。单纯的前列腺钙化,不用过于担心会引起不育。绝大部分前列腺钙化,跟性生活没有直接关系。但少部分,特别是中青年人,由于性生活比较旺盛,前列腺处在频繁、长期充血的状态,会引起前列腺纤维化、钙化的病变。前列腺钙化,目前来说不是一个具体的疾病。没有明确可以预防前列腺钙化发生的办法。但是,男性特别要注重个人的生活习惯、饮食习惯,来保护前列腺,促进前列腺健康。所以,在平常的生活工作中,不要过于久坐。因为,久坐容易导致前列腺长期瘀血,引起前列腺疾病。另外,平常适当地少吃辛辣的东西,减少对前列腺的刺激。平常也要多吃蔬菜水果、补充微量元素、维生素,适当做一些运动。这些都是促进前列腺健康的举措。中青年人群中,前列腺钙化的主要原因是:(1)前列腺位置深,静脉回流阻力较大,易发生充血;(2)青壮年为性活跃频繁人群,易发生性冲动,常处于充血状态;(3)腺泡和排泄管慢性炎症,腺泡扩大、导致结石抑制物——柠檬酸减少,钙离子析出而形成钙化或结石;(4)腺体排泄功能障碍时,腺液淤滞,腺管潴留,形成囊肿,易发生钙化;(5)钙化或结石多分布在内腺中的感染好发区,多呈孤立或点状散在形态分布;(6)20—50岁属主要劳动人群,心理压力大,使糖皮质浓度升高,儿茶酚胺增加,肾上腺能活动增强,膀胱颈和前列腺部尿道“痉挛”,而外括约肌松弛,最大静止尿道闭合压高,尿液反流,尿中尿酸盐易成为钙化或结石核心。由于前列腺结构特殊性,发生钙化一般没有较好的治疗方法。对于前列腺钙化,无症状者,不需特殊治疗,可定期随访复查;伴有慢性感染或前列腺增生时,梗阻不严重者可按慢性前列腺炎及前列腺增生的治疗方法处理;伴有顽固感染或反复发作的急性感染及严重梗阻者,则应在控制感染后,尽快行前列腺切除术。参考文献:1.赵连华,赵广明,韩贵夫.前列腺结石与前列腺炎的相关性[J].中华男科学杂志,2001,(07):342,344.2.Geramoutsos I,Gyftopoulos K,Perimenis P.Clinical correlation of prostatic lithiasis with chronic pelvic pain syndromes in young adults[J].European Urology,2004,(3):337-338.3.Virgili G,Forte F,Sansalone S.Radical prostatectomy as unique chance for huge prostatic stones[J]. Arch-Ital-Urol-Androl,2004.171-172.
蒋琪 副主任医师 上海市第一人民医院(南部) 泌尿外科3753人已读 - 精选 什么是前列腺癌主动监测?
所谓前列腺癌主动监测是指对于已经确诊的低危和极低危早期前列腺癌患者,虽然可以通过根治性的手术或者放射治疗等确定性治疗手段达到治愈目的,但因要顾及治疗所带来的风险及对患者生活质量的影响(如性功能、尿失禁等),不采取立即进行治疗,而选择密切观察,当发现肿瘤进展时再予以治疗。前列腺癌的主动监测可使约2/3符合标准治疗或积极治疗适应证的患者避免治疗的不良反应及对生活质量的影响。主动监测可以避免过度治疗,降低治疗风险,但也有一定风险,即有可能疾病还在进展。因此,患者及家属要与医生充分沟通,了解风险与获益,选择主动监测的患者必须充分知情,了解并接受肿瘤局部进展和转移的风险,并接受密切的随访。一般来说,标准的前列腺癌主动检测密切随访的检查项目包括:前列腺特异性抗原(PSA)每3~6个月复查1次、直肠指检(DRE)每年1次,多参数磁共振成像(mpMRI)每年1次,必要时再次穿刺活检,一旦疾病出现“风吹草动”,应该积极治疗。主动监测是许多低危和极低危前列腺癌患者公认的管理方案。主动检测的目的是为了减少过度治疗,同时确保那些真正需要治疗的患者能够及时获得治疗。
蒋琪 副主任医师 上海市第一人民医院(南部) 泌尿外科1351人已读 - 精选 肾癌的治疗方式主要有哪些?
肾癌的常规治疗包括手术、介入治疗、靶向治疗、免疫治疗等。主要方式以手术为主,一些患者可能会同时接受多项治疗即综合治疗。选择正确的治疗主要依据以下条件:·肿瘤大小。·肿瘤是否扩散到肾外组织。·肿瘤是否扩散到身体其他部位。·患者的年龄和基本健康情况。总体而言,对于局限性和局部进展性肾癌患者,手术治疗仍然是首选的可能使患者获得治愈的治疗方式;对于晚期转移性肾癌患者,应以全身药物治疗为主,辅以原发灶或转移灶的姑息手术。面诊时,请准备好您的病例,我们会向您详细叙述相关的治疗选择、治疗预期结果,以及可能出现的不良反应,一起沟通,共同制定出符合您个人意愿和病情的个体化相关治疗方案。
蒋琪 副主任医师 上海市第一人民医院(南部) 泌尿外科652人已读 - 精选 膀胱癌手术后会影响日常生活吗?
经尿道膀胱肿瘤电切和激光手术恢复后,基本不会影响正常生活。膀胱部分切除术后,较之术前您可能会丧失一部分的膀胱储尿功能,您可能需要更频繁地排尿但这个问题会随着时间得到好转。至于根治性膀胱切除术后,需要进行尿流改道,无法再通过原有的方式排尿。在手术过程中,如果切除了前列腺精囊或者子宫附件,患者将失去生育能力。同时,术后男性患者可能无法再有性生活;女性患者即使只切除了部分子宫,性生活也会变得困难。由于膀胱癌手术可能会影响性生活,所以还需要您与您的伴侣在治疗期间和治疗后说出自己的感受,互相帮助找到能够分享亲密的方法。
蒋琪 副主任医师 上海市第一人民医院(南部) 泌尿外科2247人已读 - 精选 膀胱癌术后,如何进行定期复查?
膀胱癌的复发率较高,因而您需要比其他多类癌种更频繁的定期检查。一般情况下,医生会建议您在术后 3 个月时进行第一次膀胱镜检查,但如果存在手术切除不完全、肿瘤进展迅速可能需要适当提前。随后医生会根据您的状况告知您随后复查的频率。针对非肌层浸润性膀胱癌患者,复查时的首选膀胱镜检查是,检查中若发现膀胱黏膜可疑病变,均应行再进行活检明确病理结果。至于肌层浸润性膀胱癌患者,除了膀胱镜检查,可能还需要更多的复查项目,其中包括影像学检查、血液检查以及尿液检查等。目前没有适用于所有膀胱癌患者的单一随访计划,每位病友的随访的内容和频率都是根据其病变的部位、肿瘤的生物学和治疗时间长短进行个体化调整的。对于新发或恶化的肿瘤相关症状或体征的患者,无论先前检查的时间间隔如何,都应重新评估病情,需要进一步来确定最佳的随访持续时间。
蒋琪 副主任医师 上海市第一人民医院(南部) 泌尿外科1108人已读 - 精选 如何避免膀胱癌的复发?
1、科学饮食出院后饮食宜清淡,保证每日必需的营养,能帮助克服手术、放化疗等多种治疗后虚弱的身体状态,恢复正常体态。 2、戒烟戒酒烟、酒会导致你尿液中带有高浓度的致癌物质,极易引发膀胱癌。吸烟是膀胱癌最为确定和最主要的致病危险因素。吸烟可使膀胱癌的患病风险增加 2~5 倍 3、多喝水 饮用水的数量,与膀胱内的尿液浓度密切相关,与膀胱癌的发生密切相关。喝水少了,膀胱内的尿液也会减少,当致癌物质通过肾脏排泄到膀胱时,尿液浓度就会增加。高浓度的致癌物质会刺激膀胱黏膜,进一步促进膀胱癌的发生。因而平时多喝水,可以稀释膀胱中的毒素,促进膀胱毒素的排出,会大大降低膀胱癌发病率。 5、保持乐观的心态和良好的生活习惯害怕、焦虑、恐慌等负面情绪不利于患者的身体健康,会使肿瘤发展迅速,使患者病情更加难以控制并且会反复发作。而良好的生活习惯有助于提高机体免疫功能,增强体质,既能将癌细胞消灭在萌芽之中,也有助于预防膀胱癌的复发。
蒋琪 副主任医师 上海市第一人民医院(南部) 泌尿外科823人已读 - 精选 膀胱癌的治疗方式主要有哪些?
膀胱癌患者的治疗方案主要包括手术治疗、膀胱灌注化疗、全身化疗、放疗、免疫治疗及生物治疗等。您可能会接受不止一种的治疗。如何选择治疗方案主要取决于以下几点:·膀胱肿瘤的位置。·肿瘤是否侵犯肌层或膀胱外的组织。·肿瘤是否已经扩散到身体的其他部位。·肿瘤的分级。·您的年龄和总体健康状况。膀胱癌的治疗一般以外科手术治疗为主,并根据病情配合化疗、放疗、免疫治疗及姑息治疗等。对于晚期已发生转移失去手术机会的患者,以全身化疗为主,可采用姑息性手术、放疗等方法缓解症状。此外,对于中、晚期患者多学科综合治疗也是未来新趋势。
蒋琪 副主任医师 上海市第一人民医院(南部) 泌尿外科760人已读 - 精选 膀胱肿瘤灌注化疗的注意事项
膀胱肿瘤灌注化疗的注意事项膀胱内灌注化疗是膀胱癌的重要治疗手段之一,可作为术后的辅助治疗或单独治疗方式。灌注治疗可以降低膀胱癌的复发率,比单纯TURBT手术的复发率减少约14%。(一)适应证及禁忌证1.适应证:非肌层浸润性膀胱癌(Ta、T1、Tis)。2.禁忌证:膀胱内活动性出血;合并膀胱穿孔;合并急性泌尿系感染。(二)灌注治疗方案的选择术后即刻膀胱内化学药物灌注可破坏残留的肿瘤细胞,防止肿瘤种植。术后早期及维持灌注可因为药物的化学毒性作用而预防肿瘤复发。1.术后即刻灌注:适用于所有非肌层浸润性膀胱癌。方案:应在术后24 h内完成。2.早期灌注:适用于中危和高危非肌层浸润性膀胱癌。方案:术后1周开始,每周1次,共4~8周。3.维持灌注:适用于中危和高危非肌层浸润性膀胱癌。方案:早期灌注结束后,每月1次,共6~12个月(具体视随访复查情况决定)(三)灌注药物适用于膀胱灌注的药物很多,目前常用者为表柔比星、吡柔比星、丝裂霉素、羟基喜树碱、吉西他滨、多柔比星等。根据目前发表的文献,尚无法评价哪种化学药物灌注的疗效更好。(四)膀胱内灌注治疗流程1.灌注前准备(1)患者告知,知情同意。(2)医嘱核对:患者姓名,药物名称、剂量、浓度、用法以及有效期。(3)给药前询问患者有无相关过敏史。(4)患者排空尿液,并与患者确认未在近2 h内大量饮水、输液及服用利尿剂。(5)药物清点和药品检查:查看药物有无变质、浑浊、沉淀、絮状物等,瓶口有无松动,包装瓶有无裂缝、破损。(6)灌药前需再次核对。(7)准备灌注用器械。2.灌注流程(1)患者平卧于治疗床上,铺防水垫。(2)治疗师洗手,做好职业防护,戴无菌手套。(3)患者会阴周围消毒2遍。(4)无菌操作下置入尿管,将膀胱内尿液充分引出。(5)将药物缓慢注入膀胱。如患者在灌药过程中出现疼痛,则立即停止灌注,好转后继续推注,如仍不能耐受,则停止本次灌注治疗。(6)药物灌入膀胱后可即刻拔除尿管或仍保留尿管。(7)嘱患者在条件允许的情况下,膀胱内药物存留期间适当间断变换体位(左侧卧位,右侧卧位,俯卧位,仰卧位各保持10-15分钟)。灌注药物保留时间:一般建议吡柔比星灌注后保留时间为30分钟左右,其他药物均为60分钟。3.灌注后注意事项(1)任何沾染有化学药物的医疗器械均需丢弃至专用医疗废弃物袋中,做好标记,并根据当地医院的规定正确丢弃。(2)鼓励患者在治疗后的24 h内多饮水。(3)避免喝茶、咖啡、酒精以及可乐类饮料,以减少膀胱刺激。(4)嘱患者在治疗后6 h内排尿后厕所要冲洗2次。(5)患者治疗后24 h内排尿应注意避免污染皮肤、衣物及周围环境。4.药物污染或沾染后的处理:一旦药物沾染皮肤,需局部冲洗。如为丝裂霉素沾染,需使用碳酸氢钠(小苏打)溶液(8.4%)冲洗;对其他药物的沾染,需使用大量肥皂水冲洗,然后用清水冲洗干净。沾染过药物的皮肤清洗后不可用护手霜或润肤剂局部涂抹,否则可能会增加药物的吸收。如果药物沾染眼睛或黏膜,应用大量生理盐水冲洗。对于其他形式的泄漏,需用可吸水布覆盖于泄漏处,并丢弃至专用医疗垃圾袋中。泄漏区域需用大量肥皂水冲洗。(五)不良反应膀胱内化学药物灌注治疗的不良反应主要是化学性膀胱炎和血尿,可表现为尿频、尿急、镜下或肉眼血尿,严重程度与膀胱灌注剂量和频率相关,多数不良反应在停止灌注后可自行改善和消失。其他少见不良反应包括恶心、呕吐、发热、脱发、泌尿系感染等。如出现不良反应,建议就医。
蒋琪 副主任医师 上海市第一人民医院(南部) 泌尿外科2649人已读 - 精选 前列腺癌的防治
早发现,早诊断,早治疗,让您拥有健康前列腺。
蒋琪 副主任医师 上海市第一人民医院(南部) 泌尿外科1052人已读 - 媒体报道 祝贺我院泌尿外科2022年度中国医院/医学院校科技量值(STEM)蝉联全国第二及五年总榜第二
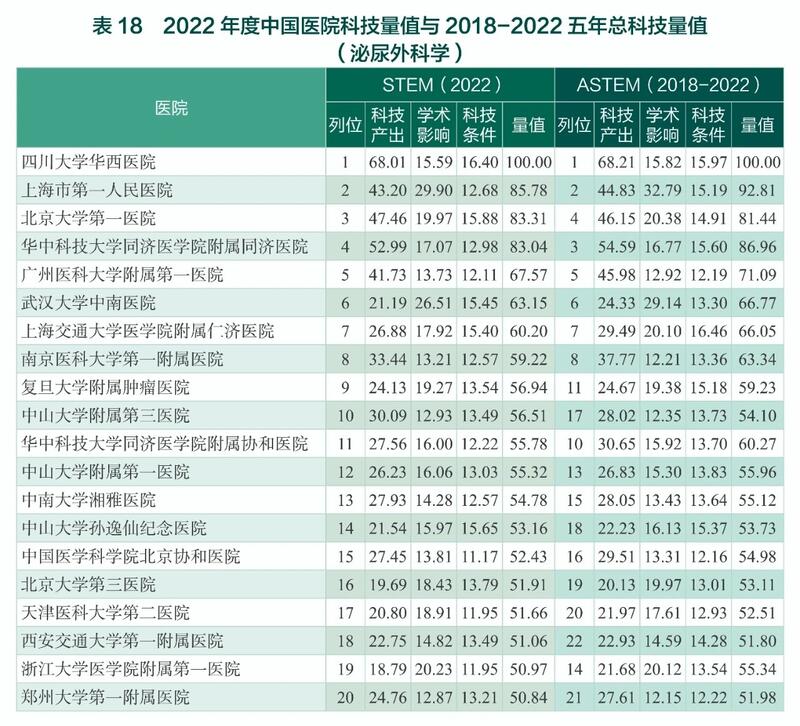 蒋琪 副主任医师 上海市第一人民医院(南部) 泌尿外科19人已读
蒋琪 副主任医师 上海市第一人民医院(南部) 泌尿外科19人已读





